Využite skvelú akciu s GARANCIOU spokojnosti - VRÁTENIA ZAPLATENEJ CENY

Využite skvelú akciu s GARANCIOU spokojnosti - VRÁTENIA ZAPLATENEJ CENY

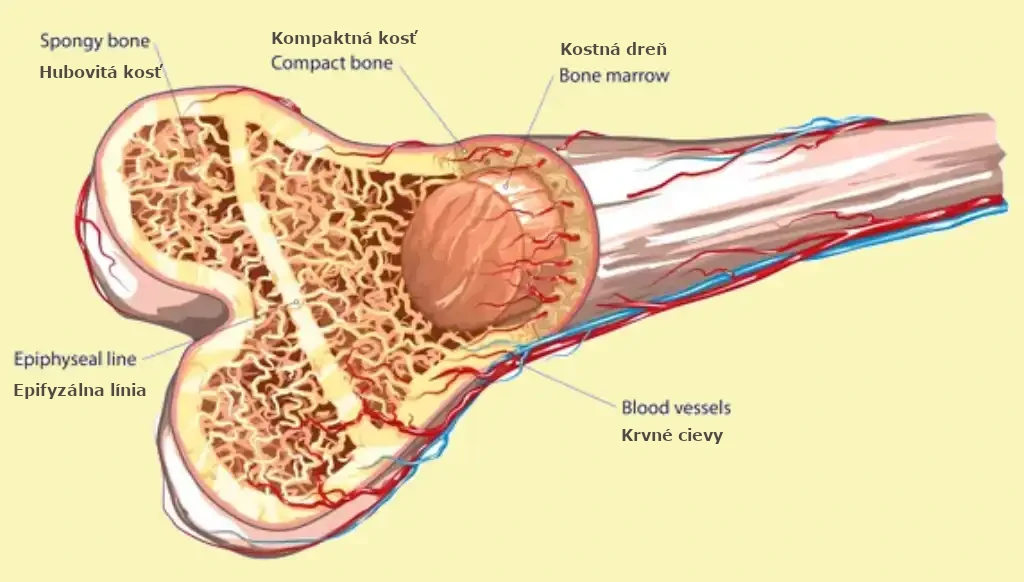
Kostná dreň je hubovité tkanivo vo vnútri niektorých kostí v tele, vrátane bedrových a stehenných kostí. Kostná dreň obsahuje nezrelé bunky nazývané kmeňové bunky.
Mnoho ľudí s rakovinou krvi, ako je leukémia a lymfóm, kosáčikovitá anémia a iné život ohrozujúce stavy, sa spolieha na transplantáciu kostnej drene, alebo pupočníkovej krvi, aby prežili. Ľudia potrebujú k životu zdravú kostnú dreň a krvné bunky. Keď stav alebo choroba postihne kostnú dreň tak, že už nemôže efektívne fungovať, najlepšou možnosťou liečby môže byť transplantácia kostnej drene alebo pupočníkovej krvi. Pre niektorých ľudí to môže byť jediná možnosť. Tento článok sa zaoberá všetkým, čo je potrebné vedieť o kostnej dreni.
Čo je kostná dreň?
Kostná dreň je mäkké, želatínové tkanivo, ktoré vypĺňa medulárne dutiny alebo stredy kostí. Dva typy kostnej drene sú červená kostná dreň, známa ako myeloidné tkanivo, a žltá kostná dreň, známa ako tukové tkanivo.Oba typy kostnej drene sú obohatené o krvné cievy a kapiláry. Kostná dreň vytvára každý deň viac ako 220 miliárd nových krviniek. Väčšina krviniek v tele sa vyvíja z buniek v kostnej dreni.
Kmeňové bunky kostnej drene
Kostná dreň obsahuje dva typy kmeňových buniek: mezenchymálne a hematopoetické. Červená kostná dreň pozostáva z jemného, vysoko vaskulárneho vláknitého tkaniva obsahujúceho hematopoetické kmeňové bunky. Sú to krvotvorné kmeňové bunky. Žltá kostná dreň obsahuje mezenchymálne kmeňové bunky alebo stromálne bunky drene. Tieto produkujú tuk, chrupavku a kosť.Kmeňové bunky sú nezrelé bunky, ktoré sa môžu zmeniť na množstvo rôznych typov buniek.
Z hematopoetických kmeňových buniek v kostnej dreni vznikajú dva hlavné typy buniek: myeloidné a lymfoidné línie. Patria sem monocyty, makrofágy, neutrofily, bazofily, eozinofily, erytrocyty, dendritické bunky a megakaryocyty, alebo krvné doštičky, ako aj T bunky, B bunky a prirodzené zabíjačské (NK) bunky. Rôzne typy hematopoetických kmeňových buniek sa líšia svojou regeneračnou schopnosťou a silou. Môžu byť multipotentné, oligopotentné alebo unipotentné v závislosti od toho, koľko typov buniek dokážu vytvoriť. Pluripotentné hematopoetické kmeňové bunky majú obnovovacie a diferenciačné vlastnosti. Môžu reprodukovať inú bunku identickú so sebou samým a môžu vytvoriť jednu alebo viac podskupín zrelších buniek.
Krvné bunky majú obmedzenú životnosť. Pre červené krvinky je to približne 120 dní . Telo ich neustále nahrádza. Produkcia zdravých kmeňových buniek je životne dôležitá. Krvné cievy pôsobia ako bariéra, ktorá bráni nezrelým krvným bunkám opustiť kostnú dreň. Iba zrelé krvinky obsahujú membránové proteíny potrebné na pripojenie a prechod cez endotel krvných ciev. Hematopoetické kmeňové bunky však môžu prechádzať cez bariéru kostnej drene. Zdravotnícki pracovníci ich môžu zbierať z periférnej alebo cirkulujúcej krvi. Krvotvorné kmeňové bunky v červenej kostnej dreni sa môžu množiť a dozrievať na tri významné typy krviniek, z ktorých každá má svoju vlastnú úlohu:
Po dozretí sa tieto krvinky presúvajú z kostnej drene do krvného obehu, kde účinkujú dôležité funkcie, ktoré udržujú telo živé a zdravé. Mezenchymálne kmeňové bunky sú prítomné v dutine kostnej drene. Môžu sa diferencovať na množstvo stromálnych línií, ako napríklad:
Červená kostná dreň
Červená kostná dreň produkuje všetky červené krvinky a krvné doštičky a približne 60 – 70 % lymfocytov u dospelých ľudí. Ostatné lymfocyty začínajú život v červenej kostnej dreni a plne sa formujú v lymfatických tkanivách vrátane týmusu, sleziny a lymfatických uzlín.Spolu s pečeňou a slezinou hrá úlohu pri zbavovaní sa starých červených krviniek aj červená kostná dreň.
Žltá kostná dreň
Žltá kostná dreň funguje najmä ako zásobáreň tukov. Pomáha poskytovať výživu a udržiavať správne prostredie pre fungovanie kostí. Avšak za určitých podmienok – napríklad pri závažnej strate krvi alebo počas horúčky – sa žltá kostná dreň môže zmeniť na červenú kostnú dreň. Žltá kostná dreň má tendenciu byť lokalizovaná v centrálnych dutinách dlhých kostí a je vo všeobecnosti obklopená vrstvou červenej kostnej drene s dlhými trabekulami (štruktúrami podobnými lúčom) v špongiovitom retikulárnom rámci.
Časová os kostnej drene
Pred narodením, ale ku koncu vývoja plodu, sa kostná dreň najskôr vyvinie v kľúčnej kosti. Aktivuje sa asi o 3 týždne neskôr. Kostná dreň preberá z pečene ako hlavný hematopoetický orgán v 32. – 36. týždni tehotenstva. Kostná dreň zostáva červená až do veku približne 7 rokov, pretože potreba novej nepretržitej krvotvorby je vysoká. Ako telo starne, postupne nahrádza červenú kostnú dreň žltým tukovým tkanivom. Dospelí majú v priemere asi 2,6 kilogramu (kg) (5,7 libier) kostnej drene, z čoho asi polovica je červená. U dospelých je najvyššia koncentrácia červenej kostnej drene v kostiach stavcov, bedier (ilium), hrudnej kosti (sternu), rebier a lebky, ako aj na koncoch metafýzy a epifýzy dlhých kostí ramena (ramenná kosť) a noha (femur a holenná kosť).Všetky ostatné hubovité alebo hubovité kosti a centrálne dutiny dlhých kostí sú vyplnené žltou kostnou dreňou.
Proces vývoja rôznych krvných buniek z týchto pluripotentných kmeňových buniek je známy ako hematopoéza . Práve tieto kmeňové bunky sú potrebné pri transplantáciách kostnej drene.Kmeňové bunky sa neustále delia a produkujú nové bunky. Niektoré nové bunky zostávajú ako kmeňové bunky, zatiaľ čo iné prechádzajú sériou štádií dozrievania, ako prekurzorové alebo blastické bunky, kým sa stanú formovanými alebo zrelými krvinkami. Kmeňové bunky sa rýchlo množia a každý deň vytvárajú milióny krviniek.
Funkcia
Väčšina červených krviniek, krvných doštičiek a väčšina bielych krviniek sa tvorí v červenej kostnej dreni. Žltá kostná dreň produkuje tuk, chrupavku a kosť.Biele krvinky prežívajú od niekoľkých hodín do niekoľkých dní , krvné doštičky približne 10 dní a červené krvinky približne 120 dní. Kostná dreň musí tieto bunky neustále nahrádzať, pretože každá krvinka má nastavenú dĺžku života.Určité stavy môžu vyvolať ďalšiu produkciu krviniek. To sa môže stať, keď je obsah kyslíka v telesných tkanivách nízky, ak dôjde k strate krvi alebo anémii, alebo ak sa zníži počet červených krviniek. Ak sa tieto veci stanú, obličky produkujú a uvoľňujú erytropoetín, čo je hormón, ktorý stimuluje kostnú dreň, aby produkovala viac červených krviniek.Kostná dreň tiež produkuje a uvoľňuje viac bielych krviniek v reakcii na infekcie a viac krvných doštičiek v reakcii na krvácanie. Ak u človeka dôjde k vážnej strate krvi, žltá kostná dreň sa môže aktivovať a premeniť na červenú kostnú dreň.Zdravá kostná dreň je dôležitá pre celý rad systémov a činností.
Obehový systém
Obehový systém sa dotýka každého orgánu a systému v tele. Zahŕňa množstvo rôznych buniek s rôznymi funkciami. Červené krvinky transportujú kyslík do buniek a tkanív, krvné doštičky putujú krvou, aby pomohli zrážaniu po poranení a biele krvinky putujú na miesta infekcie alebo poranenia.
Hemoglobín
Hemoglobín je proteín v červených krvinkách, ktorý im dáva ich farbu. Zhromažďuje kyslík v pľúcach, transportuje ho v červených krvinkách a uvoľňuje kyslík do tkanív, ako je srdce, svaly a mozog. Hemoglobín tiež odstraňuje oxid uhličitý (CO 2 ), ktorý je odpadovým produktom dýchania, a posiela ho späť do pľúc na výdych.
Železo
Železo je dôležitou živinou pre ľudskú fyziológiu . Spája sa s bielkovinami a vytvára hemoglobín v červených krvinkách a je nevyhnutný pre tvorbu červených krviniek (erytropoézu). Telo ukladá železo v pečeni, slezine a kostnej dreni. Väčšina železa, ktoré človek potrebuje každý deň na tvorbu hemoglobínu, pochádza z recyklácie starých červených krviniek.
Červené krvinky
Tvorba červených krviniek sa nazýva erytropoéza. Trvá asi 7 dní, kým veriaca kmeňová bunka dozreje na plne funkčnú červenú krvinku. Ako červené krvinky starnú, stávajú sa menej aktívnymi a krehkejšími.Biele krvinky nazývané makrofágy odstraňujú starnúce červené krvinky v procese známom ako fagocytóza. Obsah týchto buniek sa uvoľňuje do krvi. Železo uvoľnené pri tomto procese putuje buď do kostnej drene na produkciu nových červených krviniek, alebo do pečene či iných tkanív na uskladnenie.Telo zvyčajne nahradí približne 1 % celkového počtu červených krviniek každý deň. U zdravého človeka to znamená, že telo každý deň vyprodukuje okolo 200 miliárd červených krviniek.
Biele krvinky
Kostná dreň produkuje mnoho typov bielych krviniek. Tie sú potrebné pre zdravý imunitný systém. Zabraňujú infekciám a bojujú proti nim. Hlavné typy bielych krviniek alebo leukocytov sú nasledovné.
Lymfocyty
Lymfocyty sa tvoria v kostnej dreni. Vytvárajú prirodzené protilátky na boj proti infekcii v dôsledku vírusov, ktoré vstupujú do tela cez nos, ústa alebo inú sliznicu alebo cez rezné rany a odreniny. Špecifické bunky rozpoznávajú prítomnosť útočníkov (antigénov), ktorí vstupujú do tela a posielajú signál iným bunkám, aby ich napadli.V reakcii na tieto invázie sa zvyšuje počet lymfocytov. Existujú dva hlavné typy lymfocytov: B a T lymfocyty.
Monocyty
Monocyty sa tvoria v kostnej dreni. Zrelé monocyty majú očakávanú dĺžku života v krvi iba 3-8 hodín , ale keď sa dostanú do tkanív, dozrievajú na väčšie bunky nazývané makrofágy. Makrofágy môžu prežiť v tkanivách po dlhú dobu, kde pohltia a zničia baktérie, niektoré huby, odumreté bunky a iný materiál, ktorý je telu cudzí.
Granulocyty
„Granulocyty“ je súhrnný názov pre tri typy bielych krviniek: neutrofily, eozinofily a bazofily. Vývoj granulocytu môže trvať 2 týždne, ale tento čas sa skracuje pri zvýšenej hrozbe, ako je napríklad bakteriálna infekcia.Kostná dreň uchováva veľkú rezervu zrelých granulocytov. Na každý granulocyt cirkulujúci v krvi môže pripadať 50 – 100 buniek čakajúcich v kostnej dreni na uvoľnenie do krvného obehu. Výsledkom je, že polovica granulocytov v krvnom obehu môže byť k dispozícii na aktívny boj s infekciou v tele do 7 hodín od jej zistenia.Keď granulocyt opustí krv, zvyčajne sa nevráti. Granulocyt môže prežiť v tkanivách až 4–5 dní v závislosti od podmienok, ale v cirkulujúcej krvi môže prežiť len niekoľko hodín.
Neutrofily
Neutrofily sú najbežnejším typom granulocytov. Môžu napádať a ničiť baktérie a vírusy.
Eozinofily
Eozinofily sa podieľajú na boji proti mnohým druhom parazitárnych infekcií a proti larvám parazitických červov a iných organizmov. Podieľajú sa aj na niektorých alergických reakciách.
Bazofily
Bazofily sú najmenej časté z bielych krviniek. Reagujú na rôzne alergény, ktoré spôsobujú uvoľňovanie histamínu, heparínu a iných látok.Heparín je antikoagulant. Zabraňuje zrážaniu krvi. Histamíny sú vazodilatátory, ktoré spôsobujú podráždenie a zápal. Uvoľnením týchto látok sa patogén stáva priepustnejším a umožňuje bielym krvinkám a proteínom vstúpiť do tkanív, aby sa zapojili do patogénu. Podráždenie a zápal v tkanivách, ktoré alergény ovplyvňujú, sú súčasťou reakcie spojenej so sennou nádchou , niektorými formami astmy , žihľavkou a vo svojej najzávažnejšej forme anafylaktickým šokom .
Krvné doštičky
Kostná dreň produkuje krvné doštičky v procese známom ako trombopoéza. Krvné doštičky sú potrebné na zrážanie krvi a tvorbu zrazenín, aby sa zastavilo krvácanie. Náhla strata krvi spúšťa aktivitu krvných doštičiek v mieste poranenia, alebo rany. Tu sa krvné doštičky zhlukujú a spoja s inými látkami za vzniku fibrínu. Fibrín má vláknitú štruktúru a tvorí vonkajšiu chrastu alebo zrazeninu. Nedostatok krvných doštičiek spôsobuje, že telo má ľahšie modriny a krváca. Krv sa nemusí dobre zrážať v otvorenej rane a môže existovať vyššie riziko vnútorného krvácania, ak je počet krvných doštičiek veľmi nízky.
Lymfatický systém
Lymfatický systém pozostáva z lymfatických orgánov, ako je kostná dreň, mandle, týmus, slezina a lymfatické uzliny.Všetky lymfocyty sa vyvíjajú v kostnej dreni z nezrelých buniek nazývaných kmeňové bunky. Lymfocyty, ktoré dozrievajú v týmusovej žľaze (za hrudnou kosťou), sa nazývajú T bunky. Tie, ktoré dozrievajú v kostnej dreni alebo lymfatických orgánoch, sa nazývajú B bunky.
Imunitný systém
Imunitný systém chráni telo pred chorobami. Zabíja nežiaduce mikroorganizmy, ako sú baktérie a vírusy, ktoré môžu napadnúť telo.Ako imunitný systém bojuje s infekciou?
Malé žľazy nazývané lymfatické uzliny sa nachádzajú po celom tele. Akonáhle sa lymfocyty vytvoria v kostnej dreni, putujú do lymfatických uzlín. Lymfocyty potom môžu cestovať medzi každou uzlinou cez lymfatické kanály, ktoré sa stretávajú vo veľkých drenážnych kanáloch, ktoré ústia do krvnej cievy. Lymfocyty vstupujú do krvi cez tieto kanály. V imunitnom systéme hrajú dôležitú úlohu tri hlavné typy lymfocytov: B lymfocyty, T lymfocyty a NK bunky.
B lymfocyty (B bunky)
Tieto bunky pochádzajú z hematopoetických kmeňových buniek v kostnej dreni u cicavcov. B bunky exprimujú B bunkové receptory na svojom povrchu. Tie umožňujú bunke pripojiť sa k antigénu na povrchu invázneho mikróbu alebo iného antigénneho činidla. Z tohto dôvodu sú B bunky známe ako bunky prezentujúce antigén, pretože upozorňujú ostatné bunky imunitného systému na prítomnosť invázneho mikróbu. B bunky tiež vylučujú protilátky, ktoré sa viažu na povrch mikróbov spôsobujúcich infekciu. Tieto protilátky majú tvar Y a každá z nich je podobná špecializovanému „zámku“, do ktorého zapadá zodpovedajúci antigénový „kľúč“. Z tohto dôvodu každá protilátka v tvare Y reaguje na iný mikrób, čím spúšťa väčšiu odpoveď imunitného systému na boj proti infekcii. Za určitých okolností B bunky chybne identifikujú zdravé bunky ako antigény, ktoré vyžadujú reakciu imunitného systému. Toto je mechanizmus rozvoja autoimunitných stavov, ako je roztrúsená skleróza , sklerodermia a diabetes 1. typu .
T lymfocyty (T bunky)
Tieto bunky sú takzvané, pretože dozrievajú v týmusu, čo je malý orgán v hornej časti hrudníka, hneď za hrudnou kosťou. (Niektoré T bunky dozrievajú v mandlách.) Existuje mnoho rôznych typov T buniek a vykonávajú celý rad funkcií ako súčasť adaptívnej bunkami sprostredkovanej imunity. T bunky pomáhajú B bunkám vytvárať protilátky proti inváznym baktériám, vírusom alebo iným mikróbom.Na rozdiel od B buniek niektoré T bunky pohlcujú a ničia patogény priamo po naviazaní na antigén na povrchu mikróba. NK T bunky, nezamieňať s NK bunkami vrodeného imunitného systému, premosťujú adaptívny a vrodený imunitný systém. NK T bunky rozpoznávajú antigény prezentované odlišným spôsobom od mnohých iných antigénov a môžu vykonávať funkcie pomocných T buniek a cytotoxických T buniek. Dokážu tiež rozpoznať a odstrániť niektoré nádorové bunky.
NK bunky
Ide o typ lymfocytov, ktoré priamo napádajú bunky, ktoré infikoval vírus.
Transplantácie
Transplantácia kostnej drene je užitočná z rôznych dôvodov.
Napríklad:
Dokáže nahradiť chorú, nefunkčnú kostnú dreň zdravo fungujúcou kostnou dreňou. To je užitočné pri stavoch, ako je leukémia, aplastická anémia a kosáčikovitá anémia.
Dokáže regenerovať nový imunitný systém, ktorý bojuje s existujúcou alebo reziduálnou leukémiou alebo inými druhmi rakoviny, ktoré nezabila chemoterapia alebo rádioterapia .
Môže nahradiť kostnú dreň a obnoviť jej zvyčajnú funkciu po tom, čo človek dostane vysoké dávky chemoterapie alebo rádioterapie na liečbu zhubného nádoru.
Môže nahradiť kostnú dreň geneticky zdravou, fungujúcou kostnou dreňou, aby sa zabránilo ďalšiemu poškodeniu genetickým chorobným procesom, ako je Hurlerov syndróm alebo adrenoleukodystrofia.
Kmeňové bunky sa vyskytujú hlavne na štyroch miestach:
Kmeňové bunky na transplantáciu je možné získať z ktoréhokoľvek z nich okrem plodu.Transplantácia hematopoetických kmeňových buniek (HSCT) zahŕňa intravenóznu (IV) infúziu kmeňových buniek odobratých z kostnej drene, periférnej krvi alebo pupočníkovej krvi. To je užitočné na obnovenie hematopoetickej funkcie u ľudí, ktorých kostná dreň alebo imunitný systém je poškodený alebo defektný. Vo svete sa každoročne uskutoční viac ako 50 000 prvých HSCT zákrokov, 28 000 autológnych transplantácií a 21 000 alogénnych transplantácií. To je podľa správy za rok 2015 Svetovou sieťou pre transplantáciu krvi a drene. Toto číslo sa každoročne zvyšuje o viac ako 7 % . Zdá sa, že zníženie poškodenia orgánov, infekcie a závažnej akútnej reakcie štepu proti hostiteľovi (GVHD) prispieva k zlepšeným výsledkom.V štúdii 854 ľudí, ktorí prežili aspoň 2 roky po autológnej HSCT pre hematologickú malignitu, bolo 68,8 % stále nažive 10 rokov po transplantácii.Transplantácie kostnej drene sú hlavnou možnosťou liečby stavov, ktoré ohrozujú schopnosť kostnej drene fungovať, ako je napríklad leukémia. Transplantácia môže pomôcť obnoviť schopnosť tela produkovať krvinky a zvýšiť ich počet na prijateľnú úroveň. Stavy, ktoré možno liečiť transplantáciou kostnej drene, zahŕňajú rakovinové aj nerakovinové ochorenia. Rakovinové ochorenia môžu alebo nemusia špecificky zahŕňať krvné bunky, ale liečba rakoviny môže zničiť schopnosť tela produkovať nové krvinky. Osoba s rakovinou zvyčajne podstupuje chemoterapiu pred transplantáciou. Tým sa eliminuje narušená dreň. Zdravotnícky pracovník potom odoberie kostnú dreň vhodného darcu – ktorý je v mnohých prípadoch blízkym rodinným príslušníkom – a pripraví ju na transplantáciu.
Typy transplantácie kostnej drene
Typy transplantácie kostnej drene zahŕňajú:
Typ tkaniva
Typ tkaniva človeka je definovaný ako typ HLA, ktorý má na povrchu väčšiny buniek v tele. HLA je proteín alebo marker, ktorý telo používa, aby mu pomohlo určiť, či bunka patrí do tela alebo nie. Na kontrolu, či je typ tkaniva kompatibilný, lekári posúdia, koľko proteínov sa zhoduje na povrchu krviniek darcu a príjemcu. Existujú milióny rôznych typov tkanív, ale niektoré sú bežnejšie ako iné. Typ tkaniva sa dedí a typy sa prenášajú od každého rodiča. To znamená, že príbuzný má s väčšou pravdepodobnosťou zodpovedajúci typ tkaniva. Ak sa však medzi rodinnými príslušníkmi nepodarí nájsť vhodného darcu kostnej drene, snažia sa zdravotníci nájsť niekoho s kompatibilným typom tkaniva v registri darcov kostnej drene.
Predtransplantačné testy
Zdravotnícki pracovníci vykonajú pred transplantáciou kostnej drene niekoľko testov, aby identifikovali prípadné problémy.Tieto testy zahŕňajú:
Okrem toho človek potrebuje pred transplantáciou kostnej drene kompletné zubné vyšetrenie, aby sa znížilo riziko infekcie. Pred transplantáciou sú potrebné aj ďalšie opatrenia na zníženie rizika infekcie.
Odber kostnej drene
Kostnú dreň možno získať na vyšetrenie biopsiou kostnej drene a aspiráciou kostnej drene.Odber kostnej drene sa stal apomerne rutinný postup. Zdravotnícki pracovníci ho vo všeobecnosti aspirujú zo zadných iliakálnych hrebeňov, zatiaľ čo darca je v regionálnej alebo celkovej anestézii. Zdravotníci ho môžu deťom odoberať aj z hrudnej kosti alebo z hornej časti holennej kosti, pretože stále obsahuje značné množstvo červenej kostnej drene. Aby to urobili, vpichnú ihlu do kosti, zvyčajne do bedra, a odoberú trochu kostnej drene. Potom túto kostnú dreň zmrazia a uskladnia. Smernice Národného programu darcov drene (NMDP) obmedzujú objem odoberateľnej kostnej drene na 20 mililitrov (ml) na kg hmotnosti darcu. Dávka 1 x 103 a 2 x 108 mononukleárnych buniek kostnej drene na kg je potrebná na uchytenie sa pri autológnych a alogénnych transplantátoch drene. Komplikácie súvisiace s odberom kostnej drene sú zriedkavé. Keď sa vyskytnú, zvyčajne zahŕňajú problémy súvisiace s anestetikami, infekciou a krvácaním.Ďalším spôsobom, ako vyhodnotiť funkciu kostnej drene, je podať osobe určité lieky, ktoré stimulujú uvoľňovanie kmeňových buniek z kostnej drene do cirkulujúcej krvi. Zdravotnícky pracovník potom odoberie vzorku krvi a izoluje kmeňové bunky na mikroskopické vyšetrenie. U novorodencov môžu získať kmeňové bunky z pupočnej šnúry.
Ako zdravotnícki pracovníci transplantujú kostnú dreň?
Pred transplantáciou môže osoba dostať chemoterapiu, radiačnú terapiu alebo oboje.
Existujú dva spôsoby, ako to dosiahnuť: ablatívna (myeloablatívna) liečba a liečba zníženou intenzitou alebo minitransplantácia. Pri ablatívnej (myeloablatívnej) liečbe človek dostáva vysoké dávky chemoterapie, radiačnej terapie alebo oboch, aby zabil akékoľvek rakovinové bunky. To tiež zabíja všetku zdravú kostnú dreň, ktorá zostáva, a umožňuje rast nových kmeňových buniek v kostnej dreni. Pri liečbe zníženou intenzitou alebo pri minitransplantácii dostáva osoba pred transplantáciou nižšie dávky chemoterapie a rádioterapie. To umožňuje starším dospelým a ľuďom s inými zdravotnými problémami podstúpiť transplantáciu. Transplantácia kmeňových buniek sa zvyčajne uskutoční po ukončení chemoterapie a rádioterapie.Infúzia kostnej drene alebo periférnej krvi je pomerne jednoduchý proces, ktorý zdravotnícky pracovník vykonáva pri lôžku. Infúzia produktu z kostnej drene cez centrálnu žilu cez IV trubicu počas niekoľkých hodín. Autológne produkty sú takmer vždy kryokonzervované. Rozmrazia sa pri lôžku a rýchlo sa vylúhujú počas niekoľkých minút.Po vstupe do krvného obehu krvotvorné kmeňové bunky putujú do kostnej drene. Tam začnú produkovať nové biele krvinky, červené krvinky a krvné doštičky v procese známom ako prihojenie. K tomu zvyčajne dochádza 30 dní po transplantácii.Vo väčšine prípadov sa zdá, že toxicita je minimálna. ABO-nezhodné infúzie kostnej drene môžu niekedy viesť k hemolytickým reakciám. Dimetylsulfoxid (DMSO), ktorý zdravotníci používajú na kryokonzerváciu kmeňových buniek, môže spôsobiť sčervenanie tváre, pocit šteklenia v hrdle a silnú chuť cesnaku v ústach. Zriedkavo môže DMSO spôsobiť bradykardiu, bolesť brucha, encefalopatiu alebo záchvaty a zlyhanie obličiek.Aby sa znížilo riziko encefalopatie , čo je stav mozgu, ktorý sa môže vyskytnúť pri dávkach DMSO nad 2 gramy na kg za deň, zdravotnícki pracovníci podávajú infúzie kmeňových buniek, ktoré presahujú 500 ml počas 2 dní, a obmedzujú rýchlosť infúzie na 20 ml za minútu.Zdravotníci pravidelne kontrolujú krvný obraz.Úplné zotavenie imunitnej funkcie môže trvať niekoľko mesiacov u príjemcov autológneho transplantátu a 1–2 roky u ľudí, ktorí dostávajú alogénne alebo syngénne transplantáty. Krvné testy potvrdia, že telo produkuje nové krvinky a rakovina sa nevrátila. Aspirácia kostnej drene môže tiež pomôcť zdravotníckym pracovníkom určiť, ako dobre funguje nová kostná dreň .
Riziká
Komplikácie spojené s HSCT zahŕňajú oboje skoré a neskoré účinky. Niektoré problémy so skorým nástupom môžu zahŕňať:
Niektoré problémy s neskorým nástupom môžu zahŕňať:
Medzi významné riziká patrí zvýšená náchylnosť na infekciu, anémiu, zlyhanie štepu, dýchacie ťažkosti a nadbytok tekutín, čo môže viesť k zápalu pľúc a dysfunkcii pečene. Nesúlad medzi tkanivami darcu a príjemcu môže viesť k imunitnej reakcii medzi bunkami hostiteľa a bunkami štepu. Keď bunky štepu napadnú hostiteľské bunky, výsledkom je nebezpečný stav nazývaný GVHD. Môže to byť akútne alebo chronické a môže sa prejaviť ako vyrážka, gastrointestinálne ochorenie alebo ochorenie pečene. Je možné znížiť riziko GVHD starostlivým párovaním tkanív. Aj keď je zhoda darcovského antigénu identická, u 20–50 % príjemcov sa stále vyvinie GVHD, pričom sa zvyšuje na 60–80 %, ak sa nezhoduje iba jeden antigén. Kvôli nebezpečenstvu tejto komplikácie sú častejšie autológne transplantácie. Minulé štúdie naznačujú, že ľudia starnú 50 rokov majú vyššie riziko komplikácií po transplantácii kostnej drene. Z tohto dôvodu odborníci zvyčajne neodporúčajú podstupovať transplantáciu po tomto veku. Pokrok v medicínskej technológii však tieto riziká znížil. Autori správy z roku 2013 dospeli k záveru, že transplantácia môže byť bezpečná pre ľudí vo veku viac ako 70 rokov, ak spĺňajú určité kritériá. Pre tých, ktorí darujú, je malé riziko, pretože vytvárajú novú kostnú dreň, ktorá nahrádza odstránenú kostnú dreň. Existuje však mierne riziko infekcie a pri akomkoľvek chirurgickom zákroku môže dôjsť k reakcii na anestetiká.
Podmienky
Keďže kostná dreň ovplyvňuje mnohé telesné systémy, problém môže viesť k širokému spektru stavov vrátane rakoviny, ktorá postihuje krv.Množstvo stavov predstavuje hrozbu pre kostnú dreň, pretože jej bránia v premene kmeňových buniek na esenciálne bunky. Leukémia, Hodgkinova choroba a iné lymfómové rakoviny môžu poškodiť produkčnú schopnosť kostnej drene a zničiť kmeňové bunky. Vyšetrenie kostnej drene môže pomôcť diagnostikovať:
Lekári liečia rastúci počet stavov pomocou HSCT. Približne každé 3 minúty v Spojených štátoch niekto dostane diagnózu rakoviny krvi. Transplantácia kostnej drene je často najlepšou šancou na prežitie.okolo 30 % ľudí dokáže nájsť vhodného darcu vo svojich rodinách, ale 70 % sa spolieha na kostnú dreň, ktorú daroval niekto bez príbuzenského vzťahu. Zdravotnícki pracovníci v súčasnosti používajú autológnu HSCT na liečbu:
Zdravotnícki pracovníci používajú alogénnu HSCT na liečbu:
HSCT môže tiež pomôcť pri liečbe:
Transplantácie kostnej drene sú niekedy nevyhnutné po určitých liečebných postupoch, ako je vysokodávková chemoterapia a rádioterapia, ktoré liečia rakovinu. Tieto liečby majú tendenciu poškodzovať zdravé kmeňové bunky, ako aj ničiť rakovinové bunky.
Testy kostnej drene
Testy kostnej drene môžu pomôcť diagnostikovať určité stavy, najmä tie, ktoré súvisia s krvou a krvotvornými orgánmi. Testovanie poskytuje informácie o zásobách železa a produkcii krvi. Aspirácia kostnej drene využíva dutú ihlu na odobratie malej vzorky (asi 1 ml) kostnej drene na vyšetrenie pod mikroskopom. Zdravotnícky pracovník zvyčajne zavedie ihlu do bedra, alebo hrudnej kosti u dospelých, alebo do hornej časti holennej kosti (väčšej kosti dolnej končatiny) u detí. Na extrakciu vzorky používajú odsávanie. Zvyčajne vykonávajú aspiráciu kostnej drene, keď predchádzajúce krvné testy naznačili potrebu. Je obzvlášť užitočná pri poskytovaní informácií o rôznych štádiách nezrelých krviniek.
Darcovstvo
Existujú dva hlavné typy darcovstva kostnej drene. Prvý zahŕňa odstránenie kostnej drene zo zadnej časti panvovej kosti. Druhá metóda, ktorá je bežnejšia, je darovanie kmeňových buniek periférnej krvi (PBSC). Ide o filtrovanie kmeňových buniek priamo z krvi. Sú to tieto krvné kmeňové bunky, a nie samotná kostná dreň, ktoré sú potrebné na liečbu rakoviny krvi a iných stavov. Keď sa jednotlivec zapojí do registra darcovstva kostnej drene, súhlasí s darovaním pomocou akejkoľvek metódy, ktorú zdravotnícky pracovník považuje za vhodnú. V zmysle náklady NMDP alebo zdravotné poistenie osoby zvyčajne pokrýva náklady na darovanie krvnej drene. Darcovia nikdy neplatia za darovanie a nikdy nie sú platení za darovanie.Riziko pre darcu je minimálne. Viac ako 98,5 % darcov sa po zákroku úplne zotaví. Pri darcovstve krvnej drene je hlavným rizikom použitie anestetík počas zákroku. Pri darcovstve PBSC nie je samotný postup, ktorý zahŕňa filtrovanie krvi cez prístroj, nebezpečný. V závislosti od etnickej príslušnosti osoby sa šanca na nájdenie vhodného darcu kostnej drene pohybuje od 23 do 77 % podľa registra Be The Match NMDP. Hoci 77 % bielych ľudí v USA dokáže nájsť zhodu v registri darcov, to isté platí len pre 23 % černochov. V prípade zmiešanej rasy toto percento klesne na 4 % , pretože kombinácia zdedených vlastností sa stáva zložitejšou. NMDP má prepojenie s registrami po celom svete, no je naliehavo potrebné, aby bolo viac darcov. Viacerí výskumníci vyzývajú na „ďalšie úsilie“ na prekonanie súvisiacich prekážok.
Kto môže darovať kostnú dreň?
Nasleduje niekoľko všeobecných pokynov pre darcovstvo kostnej drene podľa odporúčaní NMDP.Cieľom usmernení je chrániť zdravie a bezpečnosť darcu aj príjemcu. Darcovia by sa mali obrátiť na svoje miestne centrum NMDP pre konkrétne podrobnosti a prediskutovať darcovstvo so zdravotníckym tímom. Potenciálni darcovia, ktorí chcú byť uvedení v registri, musia byť zdraví a vo veku 18 – 60 rokov.
Ak ide o osobu, ktorá potrebuje transplantáciu, každý darca musí pred darovaním prejsť lekárskou prehliadkou a musí byť bez infekcie.
Ľudia, ktorí užívajú lieky, môžu zvyčajne darovať kostnú dreň, pokiaľ sú zdraví a všetky zdravotné ťažkosti, ktoré majú, sú v čase darovania pod kontrolou.
Prijateľné lieky zahŕňajú:
Lieky proti úzkosti a antidepresíva sú povolené, pokiaľ je stav pod kontrolou.Darovanie nie je možné:
Ľudia s lymskou boreliózou , maláriou alebo nedávnym tetovaním či piercingom by mali s darovaním kostnej drene počkať aspoň rok.
Ako zdravotnícki pracovníci určujú zhodu kostnej drene?
Po registrácii na darcovstvo podstúpi osoba typizačný test HLA, ktorý zdravotnícki pracovníci používajú na porovnávanie jednotlivcov s potenciálnymi darcami. Zdravotnícky pracovník potom pridá svoj typ HLA do databázy potenciálnych darcov a oni prehľadávajú register, aby sa pokúsili nájsť zhodu. Porovnávajú proteíny v krvinkách, aby zistili, či sú podobné tým, ktoré má príjemca. V prípade zhody potom kontaktujú potenciálneho darcu. Čím je typ tkaniva darcu podobný individuálnemu, tým väčšia je šanca, že telo človeka prijme transplantát. World Marrow Donor Association (WMDA) je kolektívna databáza registrov darcov krvotvorných buniek z 55 krajín. K aprílu 2021 bolo k dispozícii približne 37,9 milióna potenciálnych darcov a viac ako 802 600 jednotiek pupočníkovej krvi. Predbežné prieskumy prostredníctvom NMDP skúmali aj WMDA.
Čo sa stane pri darovaní kostnej drene?
Darcovia krvotvorných kmeňových buniek podstupujú tieto testy:
sérologické štúdie pre:
Pri autológnych odberoch nie je potrebné testovanie CMV a VDRL.
Darovanie PBSC
Predtým, ako môže osoba darovať PBSC, musí denne podstúpiť injekcie lieku nazývaného filgrastim počas 5 dní pred zákrokom. Tento liek odoberá kmeňové bunky z kostnej drene, takže darcovi ich v krvi cirkuluje viac. Darovanie PBSC zahŕňa postup známy akoaferéza. Ide o prípad, keď zdravotnícky pracovník odoberie krv z tela pomocou katétra zavedeného do jednej ruky. Krv prechádza cez stroj, ktorý odfiltruje kmeňové bunky spolu s krvnými doštičkami a bielymi krvinkami. Zvyšná krv, ktorá pozostáva hlavne z plazmy a červených krviniek, prúdi späť do tela cez žilu na druhom ramene. Zákrok je úplne bezbolestný a je podobný darovaniu plazmy. Väčšina darov PBSC sa môže uskutočniť v rámci jednej aferézy, ktorá môže trvať až 8 hodín . Asi 10% darcov PBSC vyžaduje dve aferézy, z ktorých každá trvá 4–6 hodín. Darcovstvo PBSC nevyžaduje anestetiká. Injekcie filgrastimu pred darovaním môžu spôsobiť nasledujúce účinky počas niekoľkých dní:
Tieto vedľajšie účinky však zvyčajne prestanú čoskoro po darovaní. Väčšina darcov PBSC zažije úplné zotavenie do 7–10 dní po darovaní.
Darovanie kostnej drene
Ak osoba daruje kostnú dreň namiesto PBSC, nie sú potrebné injekcie filgrastimu. Darovanie kostnej drene je chirurgický zákrok, ktorý prebieha na operačnej sále. Vyžaduje si anestéziu, a preto je úplne bezbolestná. Celý postup trvá 1–2 hodiny. Približne v 96 % prípadov dostane darca celkové anestetiká, čo znamená, že je počas celého zákroku v bezvedomí. V malom počte prípadov dostávajú lokálne anestetiká, ktoré znecitlivia oblasť, z ktorej zdravotník odoberá kostnú dreň. V tejto situácii je darca počas celého postupu bdelý. Osoba leží na bruchu. Zdravotnícky pracovník urobí rez dlhý asi štvrť palca na oboch stranách panvovej kosti. Do kosti potom vložia špeciálne, duté ihly, cez ktoré ťahajú tekutú dreň. Rezy zvyčajne nevyžadujú stehy. Po zákroku zostáva darca v zotavovacej miestnosti, kým nenadobudne vedomie. Keď budú môcť jesť, piť a chodiť, môžu odísť.
Zotavenie
Po darovaní kostnej drene je priemerná doba zotavenia 20 dní . Kostná dreň sa sama nahradí v priebehu 4–6 týždňov.Ľudia, ktorí darujú kostnú dreň, často zažívajú:
Tieto účinky môžu pretrvávať niekoľko dní až niekoľko týždňov .Osoba, ktorá daruje PBSC, pravdepodobne nebude mať po darovaní žiadne vedľajšie účinky, okrem modrín v mieste ihly. Doba zotavenia je takmer okamžitá.
Výsledok
Výsledok transplantácie kostnej drene závisí od:
Osoba, ktorej stav je stabilný alebo v remisii, má väčšiu šancu na dobrý výsledok ako niekto, kto má transplantáciu v neskoršom štádiu alebo s recidivujúcim ochorením. Mladý vek v čase transplantácie tiež zvyšuje šance na úspech. Transplantácie pri nezhubných ochoreniach majú zvyčajne priaznivejšie výsledky. Napríklad pri kosáčikovitej anémii je celková 1-ročná miera prežitia 94 – 97 %, ak je darcom príbuzný, alebo zhodný súrodenec, alebo 83 %, ak darca nie je príbuzný. Celková miera 3-ročného prežitia je 89 – 95 % pre transplantácie od príbuzných darcov, alebo 77 %, ak darca nie je príbuzný. Príjemcovia s akútnou leukémiou v remisii v čase transplantácie majú celkovú 1-ročnú mieru prežitia 69–75 %, ak je darca príbuzný, alebo 68 %, ak darca nie je príbuzný. Celková miera 3-ročného prežitia je 49–58 % v prípade transplantácií od príbuzných darcov alebo 53 %, ak darca nie je príbuzný. V posledných rokoch došlo k poklesu komplikácií, ako sú infekcie a choroby. To znamená, že podľa jednej analýzy z roku 2020 riziko úmrtia príjemcov transplantácie kostnej drene medzi rokmi 2003–2007 a 2013–2017 kleslo o viac ako 20 % .Transplantácia kostnej drene môže úplne alebo čiastočne vyliečiť stav. Ak je transplantácia úspešná, osoba sa môže vrátiť k väčšine bežných aktivít, len čo sa bude cítiť dostatočne dobre. Úplné zotavenie zvyčajne trvá až rok.
Ak si nakupujete produkty priamo od výrobcu, oproti rôznym partnerským e-shopom máte 100% istotu, že sú originál, bez závad a s dostatočným dátumom spotreby. Máte teda garanciu, že produkt spĺňa všetky kritéria. Samozrejmosťou je aj bezproblémová reklamácia. Zároveň automaticky už pri prvom nákupe získate zľavu!
Ak sa Vám článok páčil, zdieľajte ho s priateľmi. Zanechajte komentár ku článku. Aby ste mali článok, alebo našu web stránku poruke a nemuseli ho znova hľadať, pridajte si ho do záložiek vo vašom počítači.
Views: 3978
Veľmi obsiahly článok. Podrobne rozpísané a množstvo užitočných informácií. Ďakujem za tento článok. Teším sa na ďalšie.